 临床表现
临床表现
临床表现:舌癌早期可表现为溃疡、外生与浸润3种类型。有的病例的第一症状仅为舌痛,有时可反射至颞部或耳部。外生型可来自乳头状瘤恶变。浸润型表面可无突起或溃疡。溃疡型及浸润型癌常伴有
自发性疼痛和程度不同的舌运动受限;外生型一般舌运动障碍不明显,较少
自发痛。
舌癌进入晚期可直接超越中线或侵犯口底,亦可浸润下颌骨舌侧骨膜、骨板或骨质。向后则可延及舌根或咽前柱和咽侧壁。此时舌运动可严重受限、固定、涎液增多外溢。进食、吞咽、言语均感困难。疼痛剧烈,可反射至半侧头部。
舌前2/3多为鳞状细胞癌,腺癌较少见,多位于舌根,舌根有时也可发生淋巴上皮癌或未分化癌。舌癌约85%以上发生于舌体,舌体中又以舌中1/3侧缘最为好发;约占70%以上;其他好发顺序依次为舌腹、舌背,发生于舌尖者最少。
舌癌较多发生淋巴结转移,文献报告可高达60%~80%,国内一组研究的统计为40%左右。转移的部位以颈深上淋巴结群最多,以后依次为颌下淋巴结、颈深中淋巴结群、颏下淋巴结及颈深下淋巴结群。转移率及个数随T分类而逐渐增加。T4及晚期复发病例可转移至颈后三角淋巴结群(即横链与副链的淋巴结)。侵犯中线、越过中线或原发于舌背的舌癌则可发生双侧淋巴结转移。
舌癌至晚期可发生肺部转移或其他部位的远处转移。
舌癌的临床TNM分类分期如下:
1.TNM临床分类
Tx:原发肿瘤不能评估
T0:原发灶隐匿
Tis:原位癌
T1:肿瘤最大直径≤2cm
T2:肿瘤最大直径>2cm,<4cm
T3:肿瘤最大直径>4cm
T4:肿瘤侵犯邻近组织:穿破骨密质,侵犯舌深部及舌外肌、上颌窦、皮肤
NX:不能评估有无区域性淋巴结转移
N0:无区域性淋巴结转移
N1:同侧单个淋巴结转移,直径>3cm,但<6cm
N2:N2a:同侧单个淋巴结转移,直径>3cm,但<6cm
N2b:多个单侧淋巴结转移,其中最大直径<6cm
N2c:双侧或对侧淋巴结转移,其中最大直径<6cm
N3:转移淋巴结之最大直径>6cm
MX:不能评估有无远处转移
M0:无远处转移
M1:有远处转移
2.pTNM病理分类
pT,pN,pM分类与T,N,M分类相应一致。
3.临床分期
0期:Tis N0 M0
Ⅰ期:T1 N0 M0
Ⅱ期:T2 N0 M0
Ⅲ期:T3 N0 M0
T1 N1 M0
T2 N1 M0
T3 N1 M0
Ⅳ期:T4 N0N1 M0
任何T N2N3 M0
任何T 任何N M1
 治疗
治疗
治疗:
1.原发癌的处理 早期高分化的舌癌可考虑放疗、单纯手术切除或冷冻治疗。晚期舌癌应采用综合治疗。根据各自的条件,采用放疗加手术,或化疗、手术加放疗的综合治疗。
(1)放射治疗:对舌癌应首选组织间放疗(interstitial radiation)。放射源以前多用镭针,现多用放射性核素针,包括60Co,137Cs,192Y等。由于置针手术对术者的防护较困难,近年来多采用后装治疗。
组织间放疗适用于舌背、舌侧缘或舌腹部较小的(直径2cm以内)病变。瘤体愈小,技术上愈易掌握,效果亦愈好。此法的优点是疗程短,并可得到局部足够的放射剂量,而且全身反应较轻,局部瘢痕少,可保存舌功能,不致影响患者的生活和工作能力。插植方法是将针作栅状均匀排列,根据肿瘤厚度行1个或2个平面插入。放射剂量一般为80~90Gy。
对于较大的病变,一般先行外放射,待肿瘤缩小并控制感染后,再行组织间照射。外放射一般给30~40Gy/3~4周,继用组织间放疗60~70Gy。
(2)手术治疗:T1病例可作距病灶外1cm以上的楔状切除直接缝合;T2~T4病例,根据局部情况可行患侧舌大部或半舌切除直至全舌体切除。
舌癌侵犯口底者应连同口底一并切除。
除T1、T2病例的舌部分切除可直接在口内进行外,其余原发灶的切除均需行下唇或下颌中线切开进行手术,因为手术野暴露的良好与否和手术的彻底性密切相关。
下颌骨切除的原则是:未侵犯口底者应保存下颌骨;已侵犯口底,但未侵犯下颌骨舌侧黏膜者可行下颌骨矩形或帽檐式切除,以保存下颌骨的连续性;已侵犯下颌骨舌侧骨黏膜者,下颌骨不应保留,一般应作颏孔(或中线)至下颌角部的下颌体切除术。
舌为咀嚼、语言的重要器官,舌缺损1/2以上时,应行同期舌再造术。
(3)化学治疗:对晚期病例宜行术前诱导化疗,舌癌对化疗的疗效较好,可望提高患者的生存率。
(4)冷冻治疗:对年老体弱或有其他全身疾病不能行手术的T1,T2舌癌,也可考虑冷冻治疗。王善昌181例冷冻治疗舌癌的5年生存率达65%。
2.颈淋巴结转移癌的处理 由于舌癌的转移率较高,除对T1病例外,其他均应考虑同期行选择性颈清术;临床颈淋巴结阳性者,更应同期行治疗性颈清术。鉴于舌癌颈淋巴结转移的部位较广,因此在手术范围上应一律采用根治性颈清术。功能性颈清术仅适用于N0病例。
颈淋巴结根治术的适应证:由于中晚期舌癌患者即使临床触诊阴性者,术后病理检查证实30%~50%有转移,因而对舌癌的颈淋巴结根治术应持积极态度,除初次就诊为舌缘1/3部的T1期、舌前1/3无明显肌肉浸润病变、白斑早期癌变病例颈部淋巴结阴性者,可考虑局部广泛切除,术后严密观察颈部淋巴结变化外,其余病例即使颈淋巴结阴性者,也应行选择性颈淋巴结清扫术。对此有主张功能性颈清术,但由于舌癌常转移至颈深上淋巴结,保留颈内静脉及胸锁乳突肌的颈清术有碍其彻底性,因此作者对N0舌癌患者行选择性颈清术时采取功能性颈清术式,但常规切除颈内静脉有利于清除颈深上淋巴结及二腹肌后腹以上淋巴结。
双侧颈淋巴结清扫术的原则:舌癌接近或超过中线;舌背T2~3期患者双侧颈淋巴结阳性,或一侧阳性但原发灶切除几近全舌者均应考虑双侧颈淋巴结清扫术,双侧颈淋巴结清扫术虽可分期进行,但考虑舌癌口底部分连续性,以同期进行为佳,为了避免双侧颈淋巴结清扫术所致的急性颅内静脉回流障碍引起并发症的可能,作者通过保留双侧颈外静脉可有效的避免双侧颈淋巴结清扫术后的颅内压波动引起的并发症。
舌切除后的修复:舌为咀嚼、吞咽、语言的重要器官,缺损1/2以上时,应进行同期舌再造术,以恢复舌的功能。方法有带蒂肌皮瓣(胸大肌瓣、胸锁乳突肌瓣、舌骨下肌皮瓣等)、血管吻合游离皮瓣(前臂游离皮瓣)等,具体情况依舌缺损的范围选用。
3.化学治疗 对晚期病例应做术前诱导化疗,特别是使用术前颈动脉埋植泵化疗效果较好,有利于原发灶的切除,提高治愈率。化疗也可作为术后的辅助治疗。
4.放射治疗 放射治疗具有保存舌形态及功能的优点,一般对舌背、舌侧、舌腹原发灶2cm左右病变施行放射治疗,可达到根治目的。近年来常用的有近距离后装治疗可根治舌体较小表浅病灶,该方法具有疗程短,不影响手术的优点。此外对复发或手术残存者有较好的姑息疗效。
5.冷冻治疗 对年老体弱或有其他全身疾病不能承受手术的T1、T2期舌癌,也可考虑冷冻治疗。有报告5年生存率达到65%。
 预后
预后
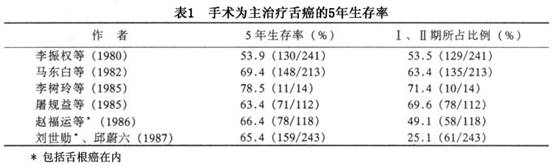
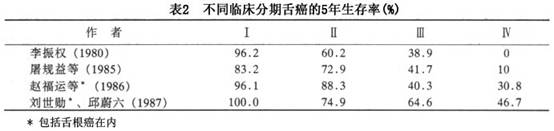
预后:据我国的资料,以手术为主的3、5年生存率一般在60%以上(表1),T1病例可达90%以上(表2)。
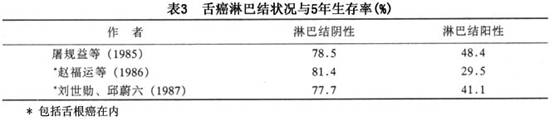
虽然舌癌淋巴结转移率仅40%左右,但淋巴结有转移者与无转移的5年生存率可相差1倍左右(表3)。
舌癌的预后还与下述因素有关:
1.性别 男性的3、5年生存率分别为65.26%与63.40%;女性分别为60.57%与57.68%。而男性中晚期病例(66.43%)较女性中晚期病例(51.28%)为多,说明女性患舌癌的预后相对比男性为差。
2.舌体癌的3、5年生存率为66.06%与63.74%;舌根癌的3、5年生存率为50.49%与46.75%。是以舌体癌的预后优于舌根癌。在舌体各部位中,以舌腹部的5年生存率最好(75.74%),舌背部最差(47.10%)。
3.近年认为肿瘤厚度可影响预后,但仅能对手术后标本进行检测,而临床上尚难准确测量。国内一组报告的病例中,肿瘤浸润<0.5cm的5年生存率为72.7%,而>2cm时5年生存率只有44.92%。
肿瘤厚度或浸润深度的检测,还有助于对N0病例是否需行颈清术提供参考指标。研究证明:<2cm的肿瘤厚度其颈淋巴结转移率仅2%,而>2cm以上时颈淋巴结转移率可高达40%。
4.近年亦有用流式细胞计(FCM)检测细胞DNA含量以估计预后的报道。一般认为,出现异倍体者其生存率远远低于2倍体者。


 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防